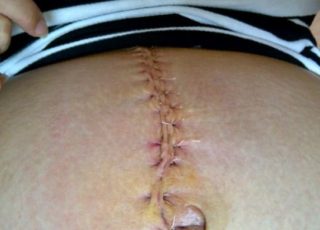
Когда после родов прошло уже несколько недель, а то и месяцев, молодая мама начинает замечать метаморфозы со своим животиком: с каждым днём он уменьшается всё больше и больше. Чаще всего этот процесс происходит без каких-либо особенностей, но в редких случаях девушка может пожаловаться на то, что болит пупок после родов. В этой статье мы разберём самые распространенные причины этого явления.
Если вы заметили, что болит пупок после родов, то это должно стать для вас огромным поводом для скорейшего обращения к врачу. После родов болит пупок при множестве опасных и серьезных заболеваний, причину которых выявить самостоятельно очень сложно, а иногда и не представляется возможным. Но при своевременном обращении эту проблему можно устранить, не подвергаясь серьезным осложнениям.
Основные причины острого дискомфорта в области пупка:
- пупочная грыжа;
- энтерит;
- острый аппендицит;
- травмы.
Возлагая все надежды на лекаря, всё же стоит ориентироваться в симптомах некоторых патологий, так как некоторые из них требую неотложной помощи, а другие могут слегка подождать. Такая информация всегда актуальна, ведь бывает, что не получается оставить малыша для ухода маме или подруге.
Во время беременности передняя брюшная стенка и пупочное кольцо растягиваются иногда до невероятных размеров, увеличивая давление внутри брюшной полости. Это, в свою очередь, приводит к тому, что генетически слабые участи стенки начинают «разъезжаться», образовывая небольшие отверстия, куда по градиенту давления просачиваются различные органы. Таким образом, образуется кила.
На это особенно стоит обратить внимание мамам, имеющим двойни или тройни — чем больше живот, тем больше давление и, соответственно, риск. Кроме того, часто этот период сопровождается запорами, которые также увеличивают давление.
К симптомам, характерным для грыжи, относят:
- интенсивные боли при нажатии в области пупка;
- рвота, тошнота;
- запоры;
- задержка стула;
- плотное образование в области килы или, в случае воспаления органов грыжевого мешка, болезненное.
Основным осложнением, которое может дополнить эту картину, является ущемление. В этом случае боли усиливаются, пупочная впадина красная и припухлая, а выпячивание больше не вправляется обратно. Общее состояние нарушается: повышается температура, давление падает, пульс увеличивается. Без должного лечение такое состояние приводит к смерти.
Пищевые отравления или аллергия, инфекционные агенты — частые причины воспалительного процесса в тонком кишечнике, имеющее название энтерит. Он обычно имеет достаточно выраженную клиническую картину и симптоматику:
- жидкий стул от 2 до 20 раз за сутки;
- рвота и тошнота;
- боли и вздутие живота при надавливании;
- налёт на языке или его сухости при обезвоживании;
- недомогание, повышение температуры до 39⁰С.
Так как эта патология может быть вызвана разными причинами, то откладывать визит так же не стоит — это может привести к шоку и летальному исходу.
Одна из самых простых и, одновременно, сложных болезней. Но если быть внимательным и запомнить первые признаки, то идентифицировать данное заболевание не так и сложно. К ним относят:
- Постоянные боли при надавливании и в состоянии покоя, которые со временем перемещаются против часовой стрелки (c верхней части к правому нижнему углу) — наиболее характерный признак;
- Она усиливается при смехе, кашле, глубоком вдохе и стихает, когда ноги подогнуты к животу.
- Напряженность живота, иногда он может быть твёрдым как доска.
- Тошнота, рвота и повышение температуры.
- Налёт на языке, может быть понос.
Если проигнорировать обращение в скорую помощь, то со временем боль утихнет. Не спешите радоваться — это значит, что стенка отростка некротизировалась и в ней образовалась дырочка, через которую гной растекается по полости. Тогда боль возвращается, усиленная во десятки раз, а состояние женщины ухудшается настолько, что угрожает жизни.
Сперва рассмотрим пупочную грыжу, так как она — наиболее часто встречающаяся патология, которая является ответом на вопрос: «Почему болит живот в области пупка?» Современная медицина имеет несколько эффективных методов для лечения килы пупка и белой линии живота. Основным является хирургический, который в свою очередь делится на открытую операцию и лапараскопическую. В первом случае хирург закрывает так называемые «грыжевые ворота» (отверстие грыжи) с помощью собственных тканей пациента и/или специальных сеточек.
Пребывание в больнице при таком развитии событий не превышает 4-5 дней.
Лапароскопическая операция подразумевает введение лапароскопа и камеры через небольшие отверстия брюшной стенки. Такая методика обеспечивает минимальную травматизацию и позволяет на порядок снизить вероятность осложнений. При этом в больнице находятся не больше 2-3 дней, что является ещё одним преимуществом.
Кроме хирургического, существует консервативное лечение, но оно назначается только в случае серьезных противопоказаний (заболевания сердечно-сосудистой и дыхательной системы, последний триместр беременности и др.). Заключается в ограничении физических нагрузок, увеличивающих внутрибрюшное давление и ношении бандажа.
Если же вас настигли симптомы энтерита, то следует незамедлительно посетить семейного врача, гастроэнтеролога или инфекциониста для выяснения причины. Стоит помнить, что осложнениями этого заболевания являются сосудистая недостаточность, приводящая к летальному исходу, кишечное кровотечение, некроз или перфорация (образования дырочки) в тонком кишечнике.
При подозрении на аппендицит стоит вызвать неотложную скорую помощь (её вызывают также при любых болях в животе, не проходящих в течение 6 часов), до приёма которой следует удержаться от приёма любых лекарств, так как это негативно отобразится на правильной постановке диагноза. Следует воздержаться в том числе от еды, принять постельный режим и детально рассказать про свои ощущения.
Лечится острый аппендицит хирургически — аппендэктомией, которая заключается в удалении отростка и последующем назначении антибиотиков. В исключительных случаях назначают только лекарства. Чаще всего это происходит при осложнении — аппендикулярном инфильтрате, когда все ткани, включая участок слепой кишки, спаяны между собой и их разъединение не представляется возможным.
источник
Острый или хронический дискомфорт в области живота, возникающий у женщины после родов, редко не нуждается во внимании. Состояние может считаться вариантом нормы когда было проведено кесарево сечение или кратковременно, в раннем восстановительном периоде. Если же у мамы болит пупок после родов, то, вероятнее всего, это сигнал о развитии патологии. Ситуация требует правильной диагностики и соответствующего лечения.
Предварительно установить причину заболевания часто удается по определению характера и локализации боли. Внимание сосредотачивается на том когда, как резко и в какой части живота возник дискомфорт.
Если после родов болит пупок при надавливании, высока вероятность, что у женщины проявляется осложнение беременности, связанное со слабостью брюшных мышц. Ситуация, когда неприятные ощущения возникают без внешних раздражителей часто свидетельствует о патологии внутренних органов.
Почему болит пупок после родов:
- образовалась грыжа или диастаз прямых мышц живота;
- нарушилась работа кишечника или других органов пищеварения;
- воспалился аппендикс;
- возможны болезни мочеполовой системы.
В исключительных случаях причиной дискомфорта становится воспаление самого пупка (омфалит), что в запущенной стадии приводит к образованию свища. Если болит пупок после родов при нажатии, это симптом грыжи. Дополнительный очевидный признак патологии – это косметический дефект в виде выпуклости.
Грыжа. Сам по себе большой пупок после родов, то есть увеличенный в диаметре, не является патологией. О заболевании можно говорить, когда он торчит вперед. Послеродовая грыжа бывает как пупочной, так и образовываться на белой линии живота.
Помимо выпуклости, женщину беспокоит боль при кашле после еды или физической нагрузки. В запущенном состоянии болезнь сопровождается тошнотой, абдоминальным дискофмортом, а при защемлении – острой болью, рвотой, кровью в кале.
Ноющие, тянущие ощущения, распространяющийся на весь живот свидетельствует о поражении внутренних органов. Тупая боль характерна для умеренных расстройств кишечника, острая и резкая – для воспалительных процессов, требующих срочного вмешательства.
Почему болит слева от пупка после родов:
Резкий дискомфорт справа свидетельствует о возможном аппендиците или завороте кишок. Если после родов болит возле пупка, то помимо расстройств ЖКТ, можно судить о камнях в почках или о женских болезнях.
Пытаться определить причину патологии самостоятельно неверно. Во-первых, точно охарактеризовать очаг боли и область ее распространения трудно. Во-вторых, состояние часто острое, а потеря времени в этом случае равнозначна отсутствию лечения.
Если болит пупок у женщин, родивших не больше месяца назад, теоретически следует обратиться за помощью в клинику, где принимали ребенка. Этот срок соответствует восстановительному периоду, осложнения в котором попадают под ответственность медицинского учреждения.
На практике жалобы женщины, переступившей порог роддома, рассматриваются по-другому. Занимаются лечением болезней врачи или по месту прописки, или в платной клинике. При боли в пупке стоит посетить гастроэнтеролога, хирурга и гинеколога.
Для постановки диагноза, помимо тщательного сбора анамнеза, изучения всех симптомов и проведения осмотра с пальпацией живота, часто проводят УЗИ. Дополнительно могут быть назначены общие анализы крови, мочи, бак посев кала или исследование его на предмет глистных инвазий.
Гинеколог обязательно проводит дифференциальную диагностику с экстрагенитальным эндометриозом, циститом, новообразованиями в матке и/или яичниках. Гастроэнтеролог исключает воспаления кишечника (энтериты, колиты, энтероколиты), язвенную болезнь желудка и двенадцатиперстной кишки, холециститы и панкреатиты.
При подозрении на грыжу хирургом назначается дополнительная рентгенография пораженной области. Реже нужно проведение эндоскопии или эзофагогастродуоденоскопии. Терпеть резкую боль в пупке после родов запрещено. При отсутствии возможности добраться до клиники самостоятельно нужно вызвать скорую помощь.
Когда уйдет пупок после родов? Укрепление мышц живота способствует к уменьшению грыжи. Соответственно чем быстрее мускулатура придет в тонус, тем выше вероятность самостоятельного исчезновения выпуклости. Одним мамам по мере восстановления удается стянуть пупочное кольцо за 4-6 месяцев без физических нагрузок. Другим для возвращения в форму нужно до 10-12 месяцев специальных занятий.
Терапия назначается в зависимости от причины, вызвавшей состояние. Не рекомендуется самостоятельно предпринимать шаги к облегчению дискомфорта. Это скроет симптомы болезни и затруднит постановку достоверного диагноза врачу.
При поражениях кишечника , вызванных пищевыми отравлениями или вирусными инфекциями важно вовремя определить возбудителя. Антибиотики, сорбенты, обильное питье и диета нужны при бактериальных воспалениях.
Если же виной боли в пупке у женщины после родов стали ротавирусы или энтеровирусы, вызвавшие понос, рвоту и температуру, лечение будет зависеть от тяжести состояния. Помимо жаропонижающего и сорбентов, иногда возникает необходимость использования интерферонов для повышения иммунитета.
Аппендицит лечится только в стационаре. Для предотвращения перфорации стенок слепой кишки и купирования очага воспаления вводятся антибактериальные препараты. При недостаточной эффективности терапии и сохранении симптомов заболевания необходимо хирургическое вмешательство.
К операции прибегают и для лечения грыж пупка и белой линии живота. При этом, если в первом случае возможен регресс и уменьшение размеров выпуклости, то во втором консервативные методы терапии исключены. В обеих ситуациях предпочтительней проводить герниопластику с использованием сетчатых протезов.
Как вернуть пупок после родов? Полностью вылечить грыжу и возобновить нормальный вид живота удастся только с помощью операции. ЛФК предотвращают дальнейшее расширение пупочного кольца. Специальные упражнения ускоряют выздоровление при незначительных грыжах и предупреждают ущемление.
Боль в пупке после родов крайне редко ничего не означает и является частью восстановительного периода. Если состояние обращает на себя внимание, существует и его причина.
источник
В течение нескольких месяцев после родов женщина может чувствовать дискомфорт в разных частях тела. Боль в пупке не является нормой, поэтому при первых признаках болезненности в этой области следует обратиться к врачу.
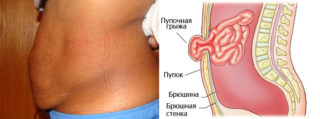
Во время вынашивания малыша пупочное кольцо и брюшная стенка подвергаются значительному растяжению. После родов их состояние постепенно приходит в норму. Но иногда женщина может столкнуться с тем, что мышцы во время беременности растянулись слишком сильно. Это приводит к возникновению пупочной грыжи и диастаза.
Причиной появления данных патологий часто становятся многоводие, многоплодная беременность, крупный плод или наследственная предрасположенность.
К характерным симптомам грыжи относятся:
- интенсивная боль при нажатии на пупок;
- тошнота, рвота;
- расстройства стула;
- плотное образование в области пупка.
Клиническая картина может осложняться ущемлением. В таком случае болезненность усиливается, пупочная впадина краснеет, а выпячивание не возвращается в первоначальное положение. При диастазе кожа и мышечная ткань также растягиваются достаточно сильно, но грыжевые образования при этом отсутствуют.
Большую пупочную грыжу вправить нельзя. Лечение проводится только хирургическими методами.

- многократная диарея;
- тошнота и рвота;
- вздутие живота;
- тупая ноющая боль при надавливании на пупок.
Энтерит может спровоцировать повышение температуры тела до 39 градусов, снижение аппетита и общую слабость.
Опасное заболевание сопровождается следующими симптомами:
- болит пупок при нажатии;
- болезненность усиливается во время смеха, кашля, при глубоком вдохе и не утихает даже в состоянии покоя;
- живот может быть очень твердым;
- появляется тошнота и рвота;
- повышается температура тела.
Игнорировать такое состояние нельзя ни в коем случае. При отсутствии своевременной медицинской помощи происходит некроз тканей стенки отростка слепой кишки, из-за чего гной попадает в брюшную полость. Подобное осложнений нередко становится причиной смерти пациента.
Болезненные ощущения в области пупка могут появиться в результате некачественной операции кесарева сечения. Например, при многоплодной беременности некоторые врачи делают не горизонтальный надрез в нижней части живота, а вертикальный.
Неправильно наложенный шов часто становится причиной того, что после родов больно задевать пупок. Женщина ощущает тупую тянущую боль в животе, которая сопровождается затруднением дефекации и тошнотой.
На приеме врач проводит осмотр и опрос пациентки, в ходе которого выясняет характер и интенсивность болевого синдрома, его локализацию, обстоятельства возникновения. Для постановки точного диагноза необходимо провести дополнительные исследования:
- лабораторный анализ крови, мочи и кала;
- УЗИ желудочно-кишечного тракта;
- осмотр толстой кишки с помощью эндоскопа;
- рентгенографию с использованием клизмы.
На основании полученных результатов, специалист может точно определить причину возникновения дискомфорта и приступить к лечению.
Лечение неприятных ощущений в области пупка напрямую зависит от вызвавшей их причины. Если поводом к возникновению боли стал энтерит, врач назначает пациенту специальную диету, прием медикаментов, подавляющих патологическую флору.
Лечить грыжу можно консервативным или оперативным методом. Хирургическое вмешательство – наиболее распространенный вариант. Операция проводится открытым или лапароскопическим способом. «Грыжевые ворота» закрываются с помощью специальных сеточек или собственных тканей организма пациента.
При наличии противопоказаний к проведению операции назначается консервативное лечение. Оно заключается в ограничении физических нагрузок и ношении специального бандажа.
Если сильная боль в пупке вызвана острым аппендицитом, лечение проводится путем хирургического вмешательства с целью удаления отростка слепой кишки. После операции пациенту назначается курс антибиотиков.
Какой бы ни была причина, спровоцировавшая возникновение дискомфорта в пупке после родов, женщине немедленно следует обратиться к врачу. Если боль не прекращается в течение 6 часов, необходимо вызвать бригаду скорой помощи, до приезда которой не рекомендуется принимать никаких лекарств. Самолечение осложнит процесс постановки диагноза и может негативно сказаться на состоянии пациентки.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.


- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
вот такой вот вопрос. слегка стоит надавить, и больно, даже отстреливает в матку как будто… у кого такое было?
Ощущение болезненности в околопупочной области проявляется как симптом таких заболеваний:
- Аппендицит. Воспаление червеобразного отростка характеризуется острой болью. Первичная локализация болевых ощущений — именно в околопупочной области. Через время болевые ощущения смещаются в низ живота и нередко отдают в матку. Аппендицит требует немедленной госпитализации пациентки в хирургический стационар для дальнейшего лечения;
- Энтерит. Воспаление тонкого кишечника характеризуется острой болью не только в околопупочной области, но и по всему животу. Помимо этого, женщина ощущает тошноту, вздутие, слабость. Возникает диарея до 10-15 раз в сутки. Нередки рвота и повышение температуры;
- Грыжа. Во время беременности нагрузка на брюшную стенку достигает колоссальных значений. Поэтому слабые мышцы не выдерживают давления внутри брюшной полости и образовываются патологические отверстия. В них при нагрузках продавливаются органы, что вызывает дискомфорт и боль. Одним из таких слабых мест является и пупочное кольцо.
Боль при нажатии в околопупочной области – это серьёзный симптом, свидетельствующий об остром процессе. Если роды прошли недавно, женщине нужно показаться участковому гинекологу для консультации. Если минуло более месяца, необходимо записаться на приём к участковому терапевту.
В медицинском учреждении пациентке назначат ряд диагностических процедур:
- Общий анализ крови и биохимический анализ;
- Общий анализ мочи;
- Копрограмма и бактериологическое исследование кала;
- УЗИ органов брюшной полости;
- Рентгенографическое обследование ЖКТ.
Это основные диагностические исследования. Они назначаются на усмотрение врача.
источник

если болит, надо делать операцию, т.к. защемление
у меня было когда дочке был год.попали в больницу постоянно носила на руках… Одевала бандаж,пила обезболещее. через пару недель прошло
У меня три месяца болел и прошло! Было кесарево
Грыжа не проход, дальше хуже может быть, лучше прооперировать
Раз хирург не назначил операцию, значит бандажа достаточно….только старайтесь не таскать тяжести….и лежа на спине вправляя пупок пальцем поднимать ноги на 45° и крутить «велосипед»… но обязательно не давать кишке выскочить… пресс подтянется и мышцы срастуться
у подруги была. Сделали операцию под местным обезболиваем, говорит больше боялась:)
Операцию надо сделать обязательно , ребенок все равно проситься на руки, грыжа может больше стать
Мне тоже сказали операцию делать, но пока хожу, не болит. Болит когда тяжесть поднимешь
Операцию сделала. На шестой день дома была. Больше не беспокоит
Наталья, после родов нельзяделать это упражнение 30-40 дней.
Главно не затягивайте. А то я дотянула теперь шов на пол живота
Гульнара, только операция, само не зарастет, а защемление быть может. Вы же малыша все время носите.
У меня крестную оперировали
Месяц назад меня тоже прооперировали с такой грыжей. Терпела 1,5 года после третьих родов.увезли на скорой с сильнейшим приступом.я не боялась,просто тянула время- сначала кормила грудью,потом ждала когда ребенок пойдет…. операция быстрая,я поставила сетку. Однозначно надо делать! Вот только после операции трудно беречься-поднимать тяжелое нельзя,а вы знаете ,как это сложно с маленькими детьми… решайтесь и все будет хорошо!
Надо сходить к старухе,которая может заговорить пупочную грыжу и не надо никакой операции.
родила два месяца назад,заболел пупок,даже чихнуть не могла, боли расплывались по всему животу. Сходила к врачу сказали ничего страшного, мазь назначили,боли не проходили. Пошла к подруге,она массажист и врач, пощупала живот и сказала что вокруг пупа кольцо дырявое, мышцы разошлись во время родов. Показала как делать массаж по точкам и посоветовала бандаж или просто эластичным бинтом затягивать живот,ну и конечно ничего тяжелого. Через месяц я забыла про боли.
А что это за боль? Сильная? У меня еще после первых родов какие-то неприятные ощущения, когда трогаешь пупок или возле него..А дети очень любят в эту дырочку пальчиком лазить))
К сожалению, грыжа не лечится, не затягивается сама, я тоже планирую делать, как только ребенка перестану таскать-сделайте с сеткой, иначе может вылезти снова.
А если болит- это страшно, сходите к др.хирургу, странно, бандаж при болях,…а вдруг ущемление, оно грозит некрозом(отмирание тканей), это оч.серьезно и страшно.
По «бабкам» и «дедкам» ходить, это, конечно, сильно
Земфира, а у вас она вылезла именно после 3х родов? Планирую 3ю бер., очень интесно, вы не с грыжей беременели?
Анна, мне акушер сообщил о грыже где-то на 8 мес беременности .(скорее всего она у меня уже была,но маленькая)конечно я замечала изменения в обл.пупка,но не было болей.после родов все обострилось.бандаж я тоже носила,но честно сказать постоянно его носить неудобно.операцию делают зачастую удаляя сам пупок,на его месте просто шов.
Земфира, ясно, спасибо. Да уж, перспектива, то пупок-урод, то вообще без пупка
Анна, уже после операции я еще раз проштудировала весь инет по этому вопросу.оказывается это обычное явление в хирург практике .никуда не деться. Можно попросить сделать красивый шов.
Земфира, у меня 2 кесарева, так что, швы уже не пугают, просто, наверное, это странно выглядит)
У меня хирург перед операцией спросил.. Оставлять пупок или убирать. Мне оставили
Всем спасибо за ответы! Меня вчера скорая увезла, сказали ущемление. Сделали операцию, лежу в больнице. Мне сетку не поставили, сказали грыжа маленькая не надо. Теперь нельзя ничего поднимать…
источник
После изгнания из рая человек обрел способность самостоятельно воспроизводить себе подобных, и женщина должна была рожать детей в муках. Болевые ощущения в процессе родов и боли после родов медики относят к разряду неизбежных. Даже после практически безболезненных родов, которые проводятся под эпидуральной анестезией, женщины в послеродовый период испытывают боли.
Чаще всего тянущие боли после родов в поясничной области и нижней части спины связаны со смещением бедренных суставов, а также с проявлением тех изменений в крестцово-копчиковом отделе позвоночника, которые происходят в течение всей беременности и во время рождения ребенка.

Мы рассмотрим типичные боли после родов и их наиболее частые причины, хотя, безусловно, существует масса клинических случаев, когда симптомы боли после родов носят индивидуальный характер. Например, длительные сильные головные боли после родов мучают рожениц, перенесших регионарную эпидуральную (спинальную) анестезию, при которой обезболивающий роды препарат вводится в область позвоночника на границе поясничного и крестцового отделов. Длящаяся первые трое суток после родов сильная головная боль (с пеленой перед глазами и тошнотой) может быть и признаком преэклампсии – если у будущей мамы во втором и третьем триместре беременности было стойкое повышение артериального давления.
Боли в груди после родов, точнее, боль в грудной клетке с одышкой и кашлем, могут свидетельствовать об инфекционных заболеваниях легких, но это и симптомы легочной эмболии (попадания тромба в легочную артерию). Боли в ногах после родов — в икрах ног — может быть признаком угрожающего жизни тромбоза глубоких вен, при котором наблюдается покраснение кожи, отеки и повышение температуры. А сильные боли после родов в области живота могут быть признаком воспаления матки на месте прикрепления плаценты.
Однако типичные причины боли после родов связаны с тем, что в процессе появления ребенка родовые пути подвергаются сильному механическому воздействию, которое нередко оказывается травмирующим.

Гормоны, которые вырабатываются во время беременности, вызывают расслабление связок и мышц. Это необходимо для нормального развития плода, и за весь период вынашивания ребенка размер матки увеличивается в 25 раз. После родов матка начинает возвращаться в свое «добеременное» состояние. И боли внизу живота после родов, которые многими роженицами определяются как боли в матке после родов, связаны с сокращением размеров матки.
Эти боли чаще всего бывают схваткообразными и при кормлении грудью усиливаются. Все это – абсолютно нормальное явление. Дело в том, что гормон окситоцин, который в большом количестве вырабатывает гипоталамус родившей женщины, попадает в кровь и стимулирует сокращение гладкой мускулатуры матки. Через 7-10 дней после рождения ребенка подобные боли в матке после родов проходят сами собой.
Дно матки после родов располагается примерно на уровне пупка. В течение послеродового периода, то есть за 6-8 недель, матка сокращается до прежних размеров. Но у женщин, имевших во время беременности большой живот, мышечный тонус брюшины может быть ослаблен, что часто становится причиной пупочной грыжи. Именно она провоцирует боль в пупке после родов. Для решения этой проблемы следует показаться врачу-гинекологу, который наблюдал беременность.
Кстати, боль в желудке после родов, а также боли в кишечнике после родов могут возникать вследствие запоров, которыми страдают многие роженицы. Кроме того, боли данной локализации могут беспокоить тех, у кого есть хронические заболевания ЖКТ: в послеродовой период они могут обостриться. Так что без консультации специалиста не обойтись.
Как отмечают медики, причина того, что разные женщины по-разному чувствуют себя после родов, во многом зависит от того, как их организм справляется с изменением или падением уровня гормонов, которые вырабатывались в период вынашивания ребенка.
После родов и выхода плаценты выработка определенных гормонов резко прекращается. К примеру, почти полностью перестает вырабатываться гормон релаксин, который во время беременности способствует увеличению эластичности мышц и расслаблению связок лонного сочленения тазовых костей. Но к нормальному уровню содержания в организме роженицы этот гормон возвращается не сразу, а примерно через пять месяцев после родов.
Поэтому вся опорно-двигательная система женщины после родов к нормальному функционированию переходит постепенно. И некоторые этапы этого процесса вызывают симптомы боли после родов.
Боли в позвоночнике после родов связаны с тем, что релаксин, расслабляя мышцы живота в ходе беременности, ослабляет и связки вокруг позвоночника. Именно повышенная нестабильность позвоночника на протяжении беременности и даже некоторое смещение позвонков приводит к тянущей боли в спине после родов. Эту же причину имеют боли в суставах после родов, в том числе боль в запястье после родов, боли в ногах после родов и боль в коленях после родов.
Боль в пояснице после родов частично является следствием перенапряжения квадратной мышцы поясницы, которая расположена в области задней стенки живота и соединяет подвздошную кость, ребра и поперечные отростки поясничных позвонков. При ее чрезмерных сокращениях или при длительных статических нагрузках и начинаются ощущаться боли в пояснице и во всей спине.
Кроме того, во время беременности мышцы живота растягиваются и удлиняются, а мышцы поясничного отдела, отвечающие за наклон и выпрямление туловища и за стабильность нижней части позвоночника, становятся короче. И это тоже вызывает боль в пояснице после родов. Растяжение связок лобкового сочленения, позвоночника и мышц тазового дна также являются причинами дискомфорта и болезненных ощущений в поясничной области.

Боль в крестце и копчике после родов женщины обычно не различают и боль в копчике принимают за болевые ощущения в крестце. Между тем, копчиковая кость состоит из нескольких сросшихся рудиментарных позвонков, а крестец – это крупная треугольная кость, которая находится в основании позвоночника, чуть выше копчика. Вместе копчик и крестец составляют нижний неподвижный отдел позвоночника.
От передней и задней поверхностей крестца к тазовым костям идут связки, которые прочно удерживают кости тазового кольца. Но в течение беременности — буквально с самого ее начала — опорно-двигательная система женщины начинает готовиться к родам. Каким образом?
Во-первых, позвонки поясничного отдела от оси позвоночника отклоняются назад. Во-вторых, нижние конечности начинают удаляться от подвздошных костей, и тазобедренные головки даже выходят из вертлужных впадин. В-третьих, кости лонного и крестцово-подвздошного сочленений немного расходятся. Наконец, изменяется дуга загиба копчика, а обычно неподвижная кость крестца незначительно подвигается кзади. Все эти изменения в области костей таза предусмотрены природой и позволяют ребенку покинуть лоно матери.
Если ребенок крупный или его предлежание неправильное, или если роды проходили слишком быстро, то боль в крестце после родов и боль в копчике после родов появляется вследствие чрезмерного давления на сочленения в области таза. Провоцируют боли в тазу после родов и перерастяжение данных сочленений в случае принудительного ручного освобождения прохода для головки ребенка в ходе родов.
Чем больше было перегружено крестцово-копчиковое сочленение, тем сильнее и продолжительнее будут боли в тазу после родов и тем дольше будет процесс восстановления.
Зачастую в жалобах на боль в крестцовой зоне роженицы уточняют, что это боль при дефекации после родов. Действительно, боль данной локализации может становиться сильнее в случае расширения сигмовидной кишки при скоплении каловых масс или в острой фазе хронического колита, которая является осложнением послеродовых запоров. Как избавиться от запоров в послеродовом периоде, мы расскажем чуть позже.
Под действием гормонов, которые «сигналят» всем системам организма роженицы об окончании процесса рождения ребенка, запускается механизм послеродового восстановления. И обычно сразу после родов происходит восстановление лонного сочленения (симфиза), кости которого во время беременности немного расходятся.
Если все в норме, то процесс восстановления обычного анатомического положения данного сочленения идет без ощутимых последствий.
Но если родившая женщина жалуется на боль в лобке после родов, значит соединяющий лобковые кости хрящ травмирован из-за перерастяжения тазового дна (которое происходит при разгибании головы выходящего из лона ребенка). В этом случае вероятно нарушение симметричности правой и левой лобковых костей. Врачи диагностируют эту патологию как симфизит — дисфункцию лобкового сочленения, при котором пациентка чувствует боль в области лобка при ходьбе и вынуждена ходить в развалку.
Если боли очень сильные и отдают во всех костях и сочленениях таза, то это уже не просто растяжение хряща, а разрыв лонного сочленения — симфизиолиз.
Область промежности (regio perinealis) образует дно таза и состоит из мышц, фасций, жировой ткани и кожи. Боли в промежности после родов возникают при ее травмировании – разрыве или рассечении (перинеотомии).
Согласно данным акушерской практики, чаще всего травмы промежности бывают у женщин с хорошо развитой мускулатурой, у пожилых первородящих, при узком влагалище с воспалительными изменениями тканей, при отечности тканей, а также при наличии рубцов после предыдущих родов.
При перинеотомии рассекается только кожа промежности, а при эпизиотомии — промежность и задняя стенка влагалища. Обе эти процедуры делаются при угрозе произвольного разрыва промежности, а также во избежание черепно-мозговых травм новорожденного. При разрыве или разрезе промежности сразу же после родов проводится их ушивание. Наружные шва снимают за день до выписки из роддома, внутренние со временем рассасываются.
При этом хирургическое рассечение промежности лучше разрыва, так как рана получается ровная и чистая и в 95% случаев заживает, как говорят медики, prima intentio (первичным натяжением) — то есть быстро и без последствий.
Однако при этом неизбежны боли в промежности после родов. При соблюдении гигиены рана заживает через пару недель, в течение которых женщине нельзя сидеть, чтобы не нарушить швы. При эпизиотомии швы могут вызывать боль во влагалище после родов, которая будет беспокоить дольше – пока идет процесс заживления внутренних тканей.
Многих женщин боли в паховой области начинают беспокоить еще в период вынашивания ребенка. К боли в паху может приводить рост объемов матки, а также постепенное расхождение костей таза. Кроме того, боли в паху после родов (отдающие в поясницу) могут быть связаны с наличием камня в почке или мочеточнике. Нельзя исключать и такую причину, как воспаление внутренней слизистой оболочки тела матки — эндометрит. Как отмечают гинекологи, острый послеродовой эндометрит возникает при инфицировании матки в процессе родов довольно часто, при этом после проведения кесарева сечения он проявляется почти в 45% случаев.
Для острого послеродового эндометрита характерны такие симптомы, как боли в нижней части живота и в паху, повышение температуры тела, гнойные выделении и маточные кровотечения. При наличии таких признаков следует немедленно обращаться за медицинской помощью.
Кроме того, боли в паху после родов дает генитальный герпес, который был диагностирован у беременной.
Головные боли после родов специалисты связывают с несколькими причинами. В первую очередь, это изменение гормонального фона в послеродовой период: нестабильность уровня эстрогенов и прогестерона. Причем, если роженица не кормит ребенка грудью, то головные боли возникают гораздо чаще, чем у кормящих женщин. Способствует головным болям после родов и прием противозачаточных препаратов, в составе которых есть эстроген.
Негативное влияние на состояние здоровья женщины в послеродовом периоде оказывают стрессы, переутомление, недосыпание и т.д. На фоне гормональных изменений данные факторы могут приводить к тому, что новоиспеченную мамочку будут донимать частые и довольно интенсивные головные боли после родов.
Мышечные боли различной локализации (в пояснице, мышцах таза, ног, спины, грудной клетки и др.) – естественное явление после такого сильного напряжения мышц, которой они испытывают во время появления ребенка на свет. Такие боли проходят естественным образом и ни в какой терапии не нуждаются.
Тем не менее, следует иметь в виду, что все изменения, через которые снова приходится проходить организму родившей женщины, необходимо контролировать и не допускать обострения имеющихся заболеваний. Например, заболеваний позвоночника, половой сферы, ЖКТ, которые могут проявить себя с новой силой после перенесенных во время родов нагрузок.
Мы уже рассказали о гормоне окситоцине, который стимулирует сокращение матки после родов. Кроме того, окситоцин имеет еще одну важнейшую функцию. В период лактации он вызывает сокращение миоэпителиальных клеток, окружающих альвеолы и протоки молочной железы. Благодаря этому вырабатываемое под воздействием гормона пролактина грудное молоко проходит в субареолярные протоки молочной железы и выделяется из сосков.
Молоко появляется в груди после рождения ребенка – сначала в виде молозива. Сроки «прибытия» собственно молока индивидуальные, но акушеры нормой начала лактации считают 48-72 часа после родов. Этот процесс происходит буквально на глазах — путем набухания молочных желез, которое довольно часто сопровождают боли в груди после родов. В дальнейшем процесс выработки молока отрегулируется, и все неприятные ощущения пройдут.

Очень часто после родов месячные у женщин становятся не такими регулярными, как до беременности. И в течение 5-6 месяцев после рождения малыша это не должно быть поводом для беспокойства. Кроме того, первые 4 месяцев после родов регулы могут быть разной интенсивности и продолжительности. Что также не является патологией, так как гормональная перестройка на «добеременный» режим продолжается.
Замечено, что большинство женщин, у которых до беременности была альгоменорея (болезненные менструации), после родов освобождаются от этих болей, или, по крайней мере, боли становятся намного слабее. Но бывает и наоборот — боли при месячных после родов начинаются у тех, кто их раньше не испытывал.
Если есть малейшие опасения по поводу восстановления менструального цикла после родов, в том числе по поводу болей, нужно проконсультироваться с гинекологом.
Боль при мочеиспускании после родов и неприятное жжение во время этого физиологического процесса – весьма распространенное явление в первые дни послеродового периода.
Нередко роженицы сталкиваются и с такими проблемами, как невозможность опорожнить мочевой пузырь в связи с полным отсутствием позывов. У всех этих симптомов есть причины. Дело в том, что пространство для расширения мочевого пузыря после родов увеличилось, либо в ходе родов мочевой пузырь мог быть травмирован, тогда какое-то время позывы могут отсутствовать.
К боли при мочеиспускании после родов приводят отек промежности, а также болезненность швов, наложенных при зашивании разрыва или разреза промежности. В любом случае через 8 часов после завершения родов женщина должна освободить мочевой пузырь. Это крайне важно как для сокращения матки, так и для предотвращения возможного инфицирования мочевыводящих путей.
Если боль при мочеиспускании после родов продолжается и после того, как заживет шов на промежности, то это уже признак неблагополучия: вероятно воспаление мочевого пузыря, которое сопровождается повышением температуры. В этом случае нужно сразу же обращаться за медицинской помощью.
Послеродовое восстановление в норме занимает не менее двух месяцев. Ранее этого срока врачи не рекомендуют возобновлять сексуальные отношения супругов. Тем не менее, даже после этих двух месяцев не менее трети женщин чувствуют физический дискомфорт и даже боль при сексе после родов.
Боль во влагалище после родов может быть вызвана различными местными инфекциями, которые привели к воспалению слизистой оболочки половых органов, и именно это является причиной болезненных ощущений при сексе после родов. А боль в клиторе после родов связана с его отеком и наличием швов в области промежности, особенно после эпизиотомии.
источник